Wstęp: W dobie szybkich zmian technologicznych i rosnących oczekiwań wobec kształcenia dydaktyka medyczna musi łączyć tradycję z nowoczesnością. Jednym z najskuteczniejszych i najbardziej namacalnych narzędzi są edukacyjne modele anatomiczne, które, odpowiednio wprowadzone do programu nauczania, przyspieszają przyswajanie wiedzy, rozwijają umiejętności manualne i zmniejszają dystans między teorią a praktyką. W artykule omówiono, dlaczego warto inwestować w te pomoce, jakie są ich rodzaje oraz jak efektywnie je wykorzystać w nowoczesnej edukacji.
Dlaczego modele anatomiczne są tak ważne?
Przez lata studenci medycyny i pielęgniarstwa uczyli się głównie z podręczników i ilustracji, jednak bezpośredni kontakt z trójwymiarową strukturą ciała pozwala lepiej zrozumieć relacje przestrzenne, skalę oraz wzajemne położenie narządów. Modele anatomiczne umożliwiają powtarzalne ćwiczenia bez ograniczeń wynikających z dostępu do preparatów anatomicznych, co ma szczególne znaczenie przy kształceniu umiejętności praktycznych.
Edukacja medyczna oparta wyłącznie na wykładach i obrazach 2D nie zastąpi doświadczenia zdobywanego poprzez manipulację strukturami, ich demontaż i ponowny montaż. Właśnie tutaj wchodzą w grę edukacyjne modele anatomiczne, które stanowią pomost między wiedzą podręcznikową a praktyką kliniczną.
Rodzaje i zastosowania: od prostych po zaawansowane
Rynek oferuje szeroką gamę rozwiązań. Można wyróżnić modele stałe, rozbieralne, elastyczne (symulujące tkanki miękkie), a także interaktywne zestawy z czujnikami lub połączone z oprogramowaniem edukacyjnym. W zależności od celu dydaktycznego wybiera się odpowiedni typ: do nauki anatomii ogólnej sprawdzą się duże modele korpusu, natomiast do szkoleń chirurgicznych — specjalistyczne moduły imitujące konkretne procedury.
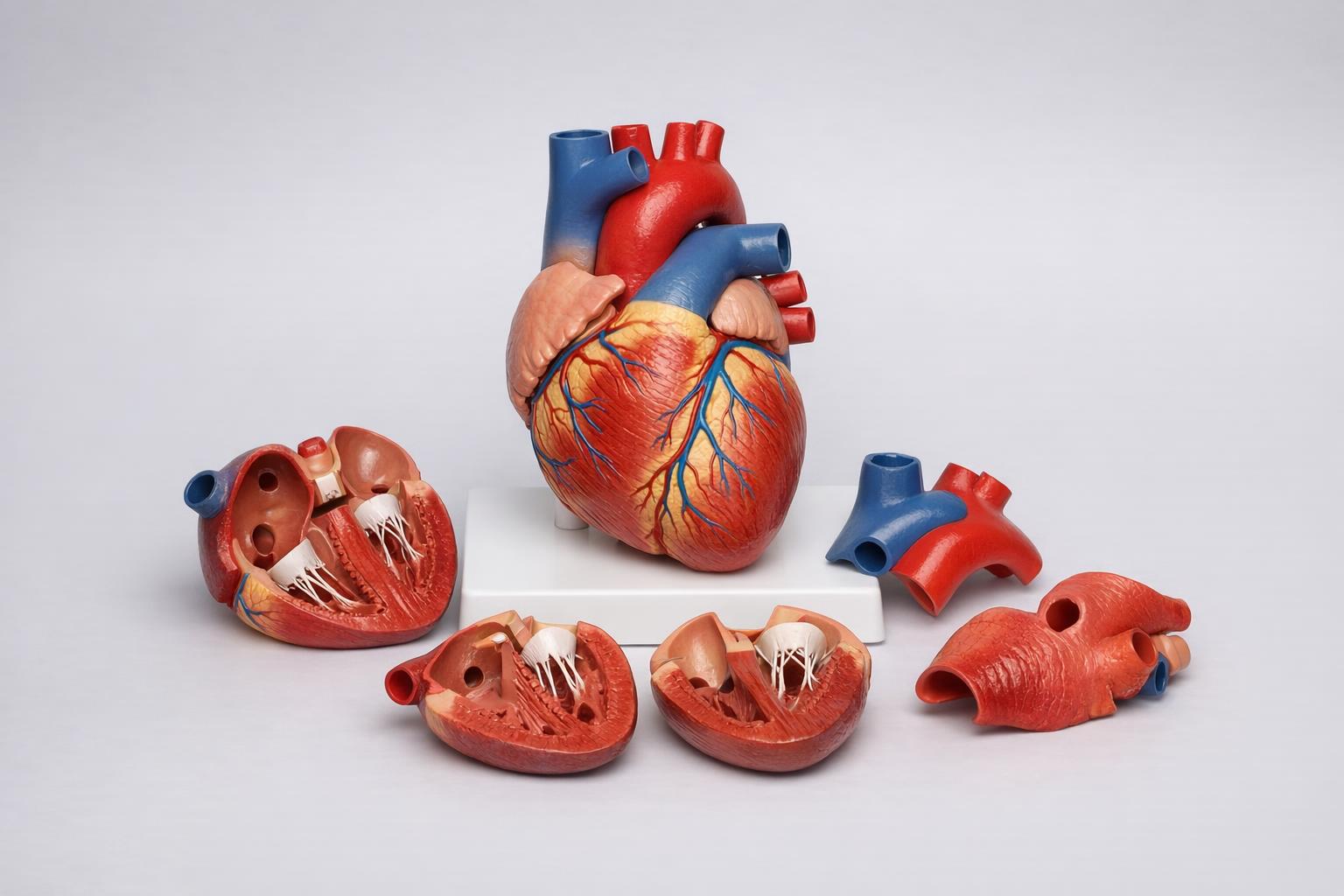
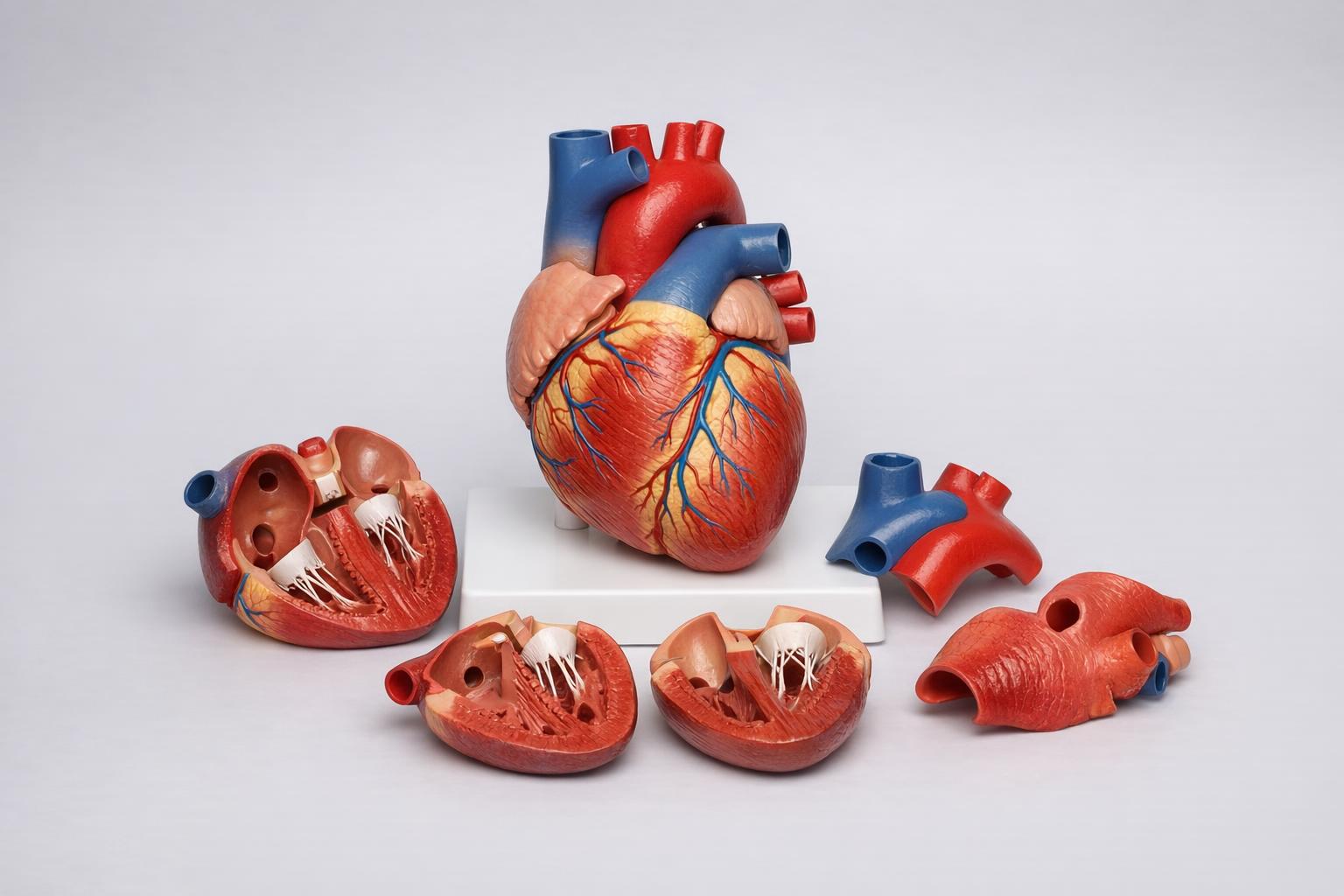
Model anatomiczny serca z demontowalnymi częściami — doskonały do nauki struktur i procedur kardiologicznych.
Przykładowo, modele anatomiczne człowieka są często wykorzystywane na zajęciach z anatomii ogólnej, gdzie studenci mogą obserwować układy kostny, mięśniowy, naczyniowy oraz narządy wewnętrzne w skali 1:1. Mniejsze, tematyczne modele (np. stawy, dłonie, kości) są nieocenione przy nauce technik zabiegowych i diagnostycznych.
„Praktyczne ćwiczenia na modelach pozwalają studentom popełniać błędy w bezpiecznym środowisku” — zauważa nauczyciel akademicki z doświadczeniem klinicznym. „To etap, w którym można pracować nad precyzją, nie narażając pacjenta”.
Jak wybierać modele do programu nauczania?
Wybór modelu zależy od kilku kryteriów: celu dydaktycznego, budżetu, trwałości oraz możliwości rozbudowy. Programy kształcenia powinny jasno określać kompetencje, które student ma zdobyć, a następnie dopasować do nich odpowiednie narzędzia.
Przydatne wskazówki:
- Preferować modele rozbieralne tam, gdzie istotne są relacje między strukturami.
- W przypadku szkoleń proceduralnych wybierać modele wykonane z materiałów o właściwej elastyczności.
- Myśleć przyszłościowo — inwestować w rozwiązania modułowe, które można rozszerzać o nowe elementy.
Technologia spotyka tradycję: hybrydowe metody nauczania
Nowoczesne pracownie łączą klasyczne modele anatomiczne z technologiami AR/VR, drukiem 3D czy symulatorami. Dzięki temu studenci mają możliwość porównania realnego modelu z wizualizacją komputerową, co wzmacnia zapamiętywanie i ułatwia analizę złożonych przypadków.

Połączenie tradycyjnych modeli z VR zwiększa możliwości praktycznych ćwiczeń i analiz diagnostycznych.
„Integracja modeli fizycznych z technologiami cyfrowymi tworzy środowisko, w którym nauka staje się bardziej intuicyjna i angażująca” — mówi specjalista ds. edukacji medycznej. Takie podejście sprzyja zrozumieniu nie tylko anatomii, ale także funkcji i dynamiki procesów biologicznych.
Porównanie typów modeli — szybka ściąga
| Typ modelu | Zalety | Wady | Najlepsze zastosowanie |
|---|---|---|---|
| Modele stałe (monolityczne) | Wytrzymałe, ekonomiczne, dobre do demonstracji | Brak możliwości rozbioru, ograniczona interakcja | Wykłady, podstawowa orientacja przestrzenna |
| Modele rozbieralne | Pozwalają zobaczyć struktury wewnętrzne, uczą relacji przestrzennych | Części mogą się gubić, droższe | Zajęcia praktyczne, laboratoria |
| Symulatory proceduralne | Realistyczne, umożliwiają powtarzalne ćwiczenia zabiegowe | Wysoki koszt, potrzeba konserwacji | Szkolenia chirurgiczne, trening zabiegów |
| Modele elastyczne (silikonowe) | Imitują tkanki miękkie, dają realistyczne odczucia | Wrażliwe na uszkodzenia, kosztowna produkcja | Nauka iniekcji, nacięć, szycia szwów |
| Druk 3D i AR/VR | Personalizowane, interaktywne, możliwość symulacji zjawisk | Wymagają oprogramowania i sprzętu, koszty wdrożenia | Analiza przypadków, trening zespołowy |
Wdrożenie w praktyce dydaktycznej — krok po kroku
Wprowadzenie modeli do programu nauczania warto zaplanować metodycznie:
- Analiza celów nauczania — jakie umiejętności i wiedza są priorytetowe.
- Wybór typów modeli odpowiadających celom — od prostych po zaawansowane symulatory.
- Szkolenie kadry — wykładowca powinien umieć efektywnie wykorzystać model na zajęciach.
- Stworzenie scenariuszy ćwiczeń — powtarzalnych i ocenialnych (check-listy, kryteria).
- Ocena efektów — testy praktyczne, ankiety wśród studentów oraz analiza postępów.
Przykładowo: w module dotyczącym układu oddechowego można zacząć od demonstracji na modelach anatomicznych człowieka, przejść do ćwiczeń na modelach elastycznych imitujących płuca, a zakończyć sesją na symulatorze intubacji. Taka sekwencja pozwala budować kompetencje stopniowo, zgodnie z zasadą od prostego do złożonego.
Korzyści dla studentów i edukatorów
Korzyści są wielowymiarowe. Studenci zyskują pewność siebie, lepsze rozumienie anatomii i większe umiejętności manualne. Edukatorzy otrzymują narzędzie do bardziej obiektywnej oceny praktyk — łatwiej zaplanować kryteria egzaminacyjne i przeprowadzić ćwiczenia standaryzowane.
Dodatkowo wykorzystywanie edukacyjnych modeli anatomicznych sprzyja uczeniu się zespołowemu: grupy studentów mogą wspólnie diagnozować przypadki, planować procedury i dyskutować o błędach bez presji związanej z pracą na żywym pacjencie.
Finansowanie i utrzymanie — praktyczne wskazówki
Koszty zakupu i utrzymania modeli bywają barierą, ale istnieje wiele strategii optymalizujących wydatki:
- Wspólne inwestycje między wydziałami lub uczelniami.
- Zakup wersji modułowych, które można rozbudowywać w czasie.
- Korzystanie z wydruków 3D do prototypowania i produkcji części zamiennych.
- Regularna konserwacja oraz wyznaczenie osoby odpowiedzialnej za bibliotekę modeli.
W planowaniu budżetu warto także uwzględnić koszty szkoleń dla wykładowców oraz potencjalne wydatki na aktualizacje oprogramowania dla modeli interaktywnych.
Przykłady zastosowań w programach nauczania
Oto kilka scenariuszy sprawdzających się w praktyce:
- Laboratoria anatomii: sekwencja od oglądania modeli 3D, przez model rozbieralny, do pracy z preparatem (jeśli dostępny).
- Ćwiczenia umiejętności zabiegowych: trening kaniulacji, zakładania wenflonów czy szycia szwów na modelach elastycznych.
- Symulacje zespołowe: wykorzystanie modeli i symulatorów do treningu komunikacji i procedur w zespołach ratunkowych.
Tak zorganizowane zajęcia zwiększają retencję wiedzy i skracają czas potrzebny, aby student osiągnął kompetencje w wykonywaniu podstawowych procedur.
Najczęstsze błędy przy wdrażaniu
W praktyce pojawia się kilka powtarzających się pułapek:
- Zakup przypadkowych modeli bez powiązania ich z celami dydaktycznymi.
- Brak przygotowania kadry do efektywnego wykorzystania modeli.
- Brak systemu oceny efektów — trudność w ocenie zwrotu z inwestycji.
Uniknięcie tych błędów wymaga planowania i współpracy między wykładowcami, kierownictwem uczelni oraz personelem technicznym.
Studium przypadku: jak modele odmieniły kurs chirurgii małoinwazyjnej
Na jednej z uczelni wprowadzono moduł praktyczny oparty na zestawach symulatorów i modelach. Kurs obejmował 12 godzin ćwiczeń praktycznych, podczas których studenci wykonywali procedury laparoskopowe na modelach elastycznych, a następnie ćwiczyli koordynację na symulatorach wirtualnych.
Wynik: poprawa wyników praktycznych o 30% w porównaniu z grupą kontrolną uczoną tradycyjnie. Studenci wskazywali na większą pewność siebie podczas pierwszych praktyk klinicznych oraz lepsze zrozumienie przestrzennej logiki zabiegów.
Podsumowanie i rekomendacje
Modele anatomiczne pozostają fundamentem praktycznej edukacji medycznej. W połączeniu z nowoczesnymi technologiami tworzą efektywny, angażujący proces nauczania, przynoszący wymierne korzyści dla studentów i uczelni. Kluczem do sukcesu jest celowe dopasowanie narzędzi do programu nauczania, szkolenie kadry oraz systematyczna ocena efektów dydaktycznych.
Rekomendacje w skrócie:
- Zacznij od analizy celów dydaktycznych, nie od katalogu produktów.
- Stawiaj na różnorodność — od modeli prostych po zaawansowane symulatory.
- Inwestuj w szkolenie wykładowców i tworzenie scenariuszy ćwiczeń.
- Łącz fizyczne modele z technologiami cyfrowymi, by zapewnić pełniejsze doświadczenie edukacyjne.
FAQ — najczęściej zadawane pytania
Jakie modele są najlepsze na początek?
Na początek dobrze sprawdzają się modele rozbieralne dużych układów (korpusy), które umożliwiają zapoznanie się z ogólną topografią i relacjami między narządami.
Czy modele mogą zastąpić pracę z preparatami anatomicznymi?
Modele są doskonałym uzupełnieniem i ograniczają zależność od preparatów, ale tam, gdzie to możliwe, warto łączyć obie metody — preparaty oferują unikalny wgląd w rzeczywistą tkankę.
Jak dbać o modele, by służyły dłużej?
Regularna konserwacja, przechowywanie zgodne z instrukcjami producenta oraz wymiana zużytych elementów (części zapasowe lub wydruki 3D) wydłużają żywotność pomocy dydaktycznych.
Czy droższe modele zawsze są lepsze?
Nie zawsze. Ważny jest stosunek jakości do potrzeb dydaktycznych. Czasem prostszy model spełnia wszystkie cele kursu, natomiast droższy okazuje się zbędny.
Jak mierzyć efektywność wykorzystania modeli?
Najlepiej poprzez kombinację testów praktycznych, obserwacji wykładowców i ankiet wśród studentów przeprowadzonych przed i po wdrożeniu programu z modelami.
Wnioski końcowe
Edukacyjne modele anatomiczne to inwestycja w jakość kształcenia medycznego. Dzięki nim studenci zdobywają praktyczne umiejętności szybciej i pewniej, a wykładowcy otrzymują narzędzie do skuteczniejszej nauki i ewaluacji. W połączeniu z technologiami cyfrowymi tworzą nowoczesne, efektywne środowisko edukacyjne, przygotowujące studentów do wyzwań współczesnej medycyny.